Une étude britannique montre que les taux d’anticorps chutent rapidement chez les personnes ayant contracté le Covid-19. Une baisse encore plus rapide a été constatée chez les personnes asymptomatiques.
Une étude britannique publiée ce mardi 27 octobre montre que l’immunité acquise par les personnes guéries du nouveau coronavirus « diminue assez rapidement », en particulier chez les malades asymptomatiques, et ne pourrait durer que quelques mois.
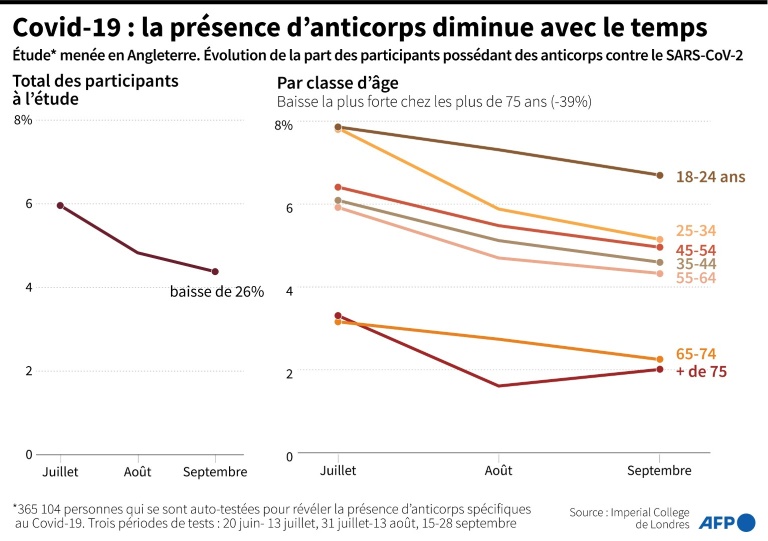
Du 20 juin au 28 septembre, l’Imperial College de Londres et l’institut Ipsos Mori ont suivi 350.000 personnes choisies au hasard en Angleterre, qui se sont testées régulièrement chez elles pour voir si elles disposaient d’anticorps au Covid-19. « Au cours de cette période, la proportion de personnes testées positives pour les anticorps du Covid-19 a diminué de 26,5% », passant de 6% à 4,4% de la population testée, explique un communiqué, « ce qui suggère une réduction des anticorps dans les semaines ou les mois suivant l’infection ».
« L’immunité diminue assez rapidement »« L’immunité diminue assez rapidement », a souligné Helen Ward, professeure en santé publique à l’Imperial College London.L’étude montre aussi que « les personnes qui n’ont pas présenté de symptômes liés au Covid-19 sont susceptibles de perdre plus rapidement leurs anticorps détectables que celles qui ont présenté des symptômes ». La proportion d’anticorps chez les personnes testées positives au virus a diminué de 22,3% au cours des trois mois, quand cette diminution a atteint 64% chez celles qui n’avaient pas déclaré avoir été atteintes par le Covid-19.
Si toutes les classes d’âge sont concernées par cette baisse d’immunité, les personnes âgées sont plus touchées : entre juin et septembre, la proportion de personnes de plus de 75 ans disposant d’anticorps a diminué de 39%, quand elle n’a diminué que de 14,9% pour les 18-24 ans.
« Cette étude constitue un élément crucial de la recherche, en nous aidant à comprendre comment évoluent les anticorps du Covid-19 à travers le temps », s’est félicité le secrétaire d’État à la Santé James Bethell. Cependant, « on ne sait pas encore si les anticorps confèrent un niveau d’immunité efficace ou, si une telle immunité existe, combien de temps elle dure », ont précisé les chercheurs, soulignant l’importance de continuer à respecter les consignes sanitaires.
La virologue Wendy Barclay de l’Imperial College de Londres a expliqué que « ce nouveau coronavirus semble se comporter de manière assez similaire aux coronavirus saisonniers qui existent chez l’homme depuis des décennies, voire des centaines de milliers d’années ». On peut être « réinfecté tous les ans, ou tous les deux ans » par ces coronavirus saisonniers en raison d’une baisse d’immunité, a-t-elle détaillé à Times radio.
Face à un éventuel risque de réinfection au nouveau coronavirus, la professeure n’est pas favorable au concept des « passeports d’immunités », destinés à permettre aux personnes guéries du nouveau coronavirus de mener une vie normale, et à assurer un déconfinement en toute sécurité. « Pour le moment, ce n’est pas une bonne idée car la qualité de la réponse anticorps peut varier selon les individus », a-t-elle conclut. Elle a toutefois appelé à « rester optimistes quant aux vaccins parce que les vaccins fonctionneront différemment » et pourraient conférer une immunité plus longue.
A quel point devrions-nous être inquiets ?
Si les anticorps s’estompent avec le temps, à quel point devrions-nous être inquiets ? C’est la question que pose Sheena Cruisshank, professeur en sciences biomédicales à l’université de Manchester dans un article publié par The Conversation britannique. Cela signifie-t-il que nous ne pouvons pas être immunisés contre le COVID-19 ? Pour répondre à cette question, nous devons d’abord nous demander ce que sont les anticorps et ce qu’ils peuvent nous dire sur l’immunité.
Lorsque nous sommes infectés, notre système immunitaire réagit rapidement pour essayer de contenir la menace et de minimiser les dommages causés par l’infection. Ce stade initial de la réactivité immunitaire est couvert par des cellules immunitaires appelées cellules innées qui résident dans nos tissus et qui utilisent une série de stratégies assez génériques pour reconnaître et tuer l’infection. Mais pour vraiment faire face à un défi infectieux, nous avons besoin d’une autre partie de notre système immunitaire : nos lymphocytes.
Les lymphocytes sont des cellules plus souples qui sont « éduquées » pour reconnaître et cibler un agent infectieux spécifique. Ils existent en deux grandes variétés : les lymphocytes B, qui fabriquent des anticorps, et les lymphocytes T, qui peuvent aider les cellules B à réagir ou à tuer directement les germes. Les lymphocytes T et B travaillent ensemble pour éradiquer une infection, ce qui est essentiel.
Une fois qu’une menace a été gérée, un groupe de ces lymphocytes éduqués qui savent comment traiter ce germe spécifique survivent. Ces lymphocytes sont connus sous le nom de cellules mémoires. Les cellules mémoire ont une durée de vie remarquablement longue, patrouillant dans notre corps, prêtes à intervenir en cas de besoin. Tout ce système de réponses lymphocytaires est connu sous le nom de réponse immunitaire adaptative, et les anticorps n’en sont qu’une partie.
Donc, pour bien comprendre et mesurer l’immunité après une infection, l’idéal serait d’évaluer les lymphocytes T et B, puis de voir ce qui se passe lorsque des personnes sont confrontées à la même infection. Mais si le dépistage de ces cellules est possible, il est coûteux et peu pratique pour un grand nombre de personnes, car il nécessite des réactifs coûteux et des protocoles de test détaillés.
Comme les anticorps peuvent être facilement mesurés dans des échantillons de sang, ils sont souvent utilisés à la place pour indiquer s’il y a eu une bonne réponse immunitaire adaptative. Avec le temps, cependant, les niveaux d’anticorps dans notre sang diminuent naturellement, mais cela ne signifie pas nécessairement que la protection est perdue. Certaines de ces cellules mémoire éduquées devraient rester, y compris les cellules B mémoire qui peuvent rapidement produire plus d’anticorps si nécessaire. Les résultats de l’étude britannique React2 ne signifient donc pas nécessairement que les individus perdent leur immunité contre le COVID-19.
Par exemple, certaines études ont également examiné les cellules T et ont trouvé des preuves de réponses de mémoire des cellules T chez des patients qui se sont remis d’un COVID-19 léger et grave. Nous pouvons donc être quelque peu optimistes quant à la possibilité d’avoir une protection durable contre cette maladie.
Nous pouvons également examiner d’autres virus pour trouver des indices. COVID-19 est causé par un coronavirus bêta. Il existe plusieurs coronavirus bêta communs dans la population humaine – ceux qui sont les plus connus causent le rhume. L’immunité à long terme contre ces virus responsables du rhume ne semble pas très robuste, mais l’immunité contre les affections plus graves causées par d’autres coronavirus bêta – le virus Mers et le SRAS – est plus durable. Nous ne savons pas encore si l’immunité contre le virus responsable de la COVID-19 sera plus proche du SRAS ou des virus du rhume, mais la possibilité d’une immunité plus durable contre le SRAS et le virus Mers offre un certain espoir.
Enfin, l’étude React2 s’intéresse à ce qui se passe après les infections naturelles, mais nous devons garder à l’esprit que l’immunité générée par un vaccin pourrait ne pas être la même. Les lymphocytes reconnaissent les germes en sélectionnant certaines de leurs caractéristiques uniques dont ils doivent se souvenir et auxquelles ils doivent réagir. Ce processus d’appariement peut être influencé par de nombreux facteurs, tels que la façon dont les caractéristiques sont présentées aux lymphocytes ou les lymphocytes disponibles qui reconnaissent cette caractéristique. Bien que cette méthode permette une grande flexibilité dans les germes qui peuvent être reconnus, elle ne permet pas toujours d’obtenir la meilleure destruction virale à l’avenir.
Comment agit un vaccin sur l’immunité ?
Mais avec un vaccin, vous pouvez au contraire sélectionner les meilleurs morceaux de l’agent pathogène à cibler afin de provoquer les réponses des lymphocytes T et B les plus efficaces, qui pourraient à leur tour provoquer des réponses de mémoire plus importantes et meilleures. La conception de certains vaccins en tient compte, et plusieurs candidats vaccins se sont déjà avérés capables de provoquer de bonnes et efficaces réponses des lymphocytes T et B.
Toutefois, si l’immunité est plus durable, elle peut ne pas être présente dans tous les groupes de personnes. Certains, comme les personnes âgées, sont affectés de manière disproportionnée par le COVID-19, et l’étude React2 a montré que les personnes âgées présentaient une diminution plus importante des anticorps au fil du temps. Ces résultats peuvent s’expliquer par le fait que de nombreuses personnes âgées ont moins de lymphocytes – y compris les lymphocytes B nécessaires à la protection par anticorps.
Ces résultats soulignent la nécessité d’examiner divers groupes de personnes pour bien comprendre si l’immunité à COVID-19 est possible, notamment lors de la mise au point de vaccins. C’est exactement ce qui est évalué dans les essais de phase 3 des vaccins qui ont lieu actuellement. Pour l’instant, nous ne devrions pas être trop inquiets propose la professeure Cruickshank : « COVID-19 est un puzzle géant que nous débloquons progressivement. Chaque pièce du puzzle que nous maîtrisons contribue à accroître nos connaissances et notre capacité à vaincre cette infection ».
Avec AFP et The Conversation UK








Titre inutilement alarmiste, alors que l’étude est unique, partielle et prudente, notamment :
» Les résultats de l’étude britannique React2 ne signifient pas nécessairement que les individus perdent leur immunité contre le COVID-19. «
Cher lecteur, merci de cette observation. Vous avez raison, le titre a été modifié.
La rédaction
La politique des titres racoleurs même par les bonnes publications… C’est une calamité.
Quand on parle de gravité dans la « COVID-19 grave », on oublie de mentionner qu’il y a deux types : celle qui mène à la mort et celle qui laisse le patient vivant mais avec des séquelles importantes.
Vous confirmer donc qu’il est, à l’heure d’aujourd’hui, impossible de savoir ni si ce vaccin est nécessaire, ni si il sera efficace, et encore moins si il est inoffensif.
Et les études des autres pays sur l’immunité? pourquoi si peu de lumière sur un sujet clé? qu’en est il des études françaises? suedoises etc…?